視網膜病變:眼底的無聲危機
什麼是視網膜病變?
視網膜病變是指視網膜組織發生異常,導致視力受損的統稱。
由於視網膜佈滿血管與神經,任何全身性的血管疾病(如糖尿病)、眼球結構的改變(如高度近視)或是遺傳因素,都可能直接衝擊視網膜的健康。
【視網膜病變常見類型與成因】
血管性與全身疾病(糖尿病、眼中風):
糖尿病視網膜病變: 糖尿病患者若血糖控制不佳,會損害視網膜血管,導致出血、水腫。若惡化成「增殖性糖尿病視網膜病變」,更會因缺氧產生新生血管,引發玻璃體出血。
視網膜血管阻塞(眼中風): 視網膜血管被阻塞,導致視網膜缺氧,視力會像斷電一樣受損。
結構性損傷與老化(剝離、黃斑部病變):
裂孔性視網膜剝離: 常見於高度近視或外傷患者。視網膜從眼球壁上脫離,嚴重影響視力。
老年性黃斑部病變: 這是老年人的視力殺手,主要影響中央視力,導致看東西模糊或扭曲。
老年性黃斑部病變: 這是老年人的視力殺手,主要影響中央視力,導致看東西模糊或扭曲。
壓力與特定族群(中心性視網膜炎、遺傳):
中心性視網膜炎: 好發於 30-40 歲男性,與長時間用眼或工作壓力有關,屬於滲出性視網膜剝離的一種。
視網膜色素病變: 屬於遺傳性疾病,感光細胞受損導致視力逐漸下降。
視網膜色素病變: 屬於遺傳性疾病,感光細胞受損導致視力逐漸下降。
常見症狀警訊:
若出現以下症狀,可能是視網膜在發出求救訊號:
視力改變: 視力模糊、視野缺損、色覺改變。
影像異常: 看東西影像扭曲變形。
光影現象: 飛蚊症加劇(黑點變多)、出現閃光。
醫師小叮嚀: 視網膜病變最可怕的是「不可逆性」。 許多病變(如糖尿病視網膜病變)早期症狀不明顯,建議定期檢查眼睛健康狀況。
視力改變: 視力模糊、視野缺損、色覺改變。
影像異常: 看東西影像扭曲變形。
光影現象: 飛蚊症加劇(黑點變多)、出現閃光。
醫師小叮嚀: 視網膜病變最可怕的是「不可逆性」。 許多病變(如糖尿病視網膜病變)早期症狀不明顯,建議定期檢查眼睛健康狀況。
【在高陽明眼科,我們如何協助您?】
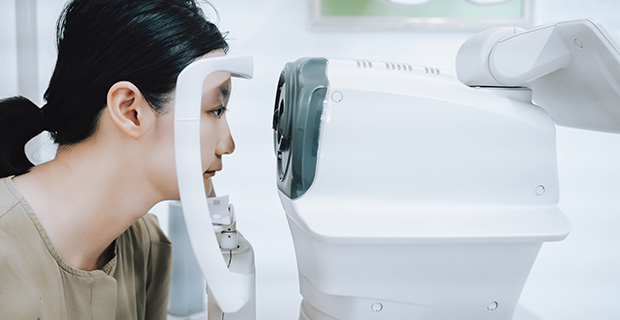
第一階段:
散瞳與眼底檢查
要檢查視網膜,必須先點散瞳劑將瞳孔放大:
- 全面掃描: 醫師利用專業儀器,深入觀察視網膜是否有裂孔、出血、血管增生或黃斑部病變的跡象。
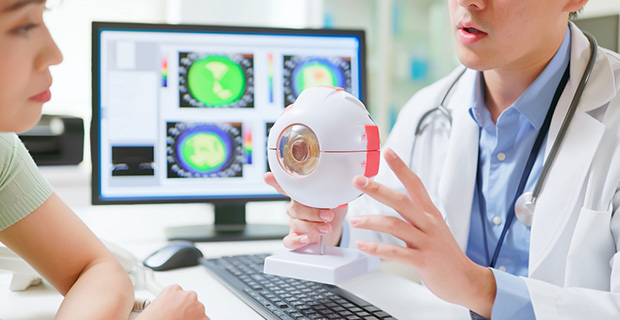
第二階段:
精準診斷與分類
確認病變類型是治療的第一步
- 鑑別診斷: 區分是因糖尿病引起的血管病變,還是因高度近視導致的裂孔,抑或是壓力造成的中心性發炎
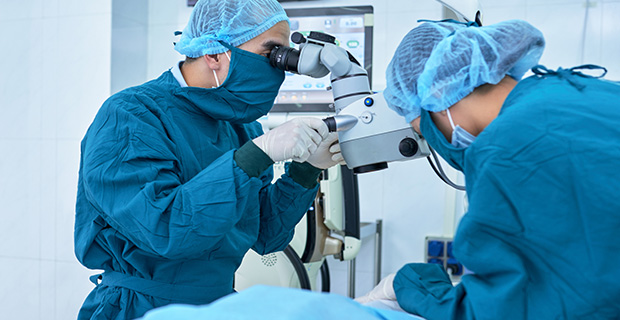
第三階段:
多元治療策略
視網膜病變的治療方式因種類而異,我們提供相應的處置建議:
- 雷射治療: 針對特定病變(如裂孔或部分糖尿病視網膜病變),利用雷射進行修補或控制
- 藥物治療: 使用藥物控制發炎或水腫
- 手術轉介: 若病情嚴重(如大範圍剝離),則需評估進行手術治療
- 無有效治療者的照護: 對於部分尚無有效治療方法(如部分遺傳性病變)的患者,我們會協助進行視力輔助與定期追蹤,延緩惡化,必要時將轉介基因定序中心,尋求基因治療的可能性
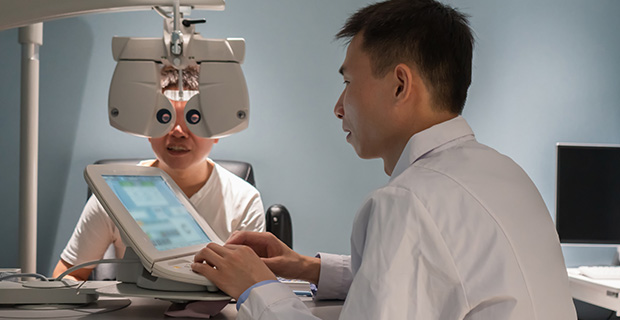
第四階段:
長期監控與衛教
無論是雷射後的傷口修復,或是慢性病的控制,治療後的狀況維持往往比當下的處置更為關鍵。我們將陪伴您建立正確的護眼習慣:
- 生活控制(根本治療): 眼睛的健康反映身體的狀況。提醒糖尿病患者務必嚴格控制血糖與血壓,這是預防視網膜病變惡化的根本;高壓力族群則需適度休息,減少過勞
- 自我檢測(阿姆斯勒方格表): 對於黃斑部病變患者,我們會教導您在家使用方格表進行單眼檢測,一旦發現線條彎曲或黑影擴大,即是復發警訊
- 定期回診: 即使視力穩定,仍需每半年至一年定期進行散瞳檢查,才能在病變初期就築起視力防線
覺得視力模糊、線條扭曲或有閃光嗎?
視網膜受損後極難復原,別等到視界變黑才後悔!
讓高陽明眼科以30年專業為您深入眼底,守護您珍貴的視覺底片!
撥打電話視網膜受損後極難復原,別等到視界變黑才後悔!
讓高陽明眼科以30年專業為您深入眼底,守護您珍貴的視覺底片!





