青光眼:無聲的視力小偷
什麼是青光眼?
青光眼(Glaucoma)是一群導致視神經受損疾病的總稱。
眼球內部充滿了一種稱為「房水」的液體,負責維持眼球形狀與提供營養,當房水的排出通道阻塞,眼內壓力(眼壓)就會升高,進而壓迫並傷害脆弱的視神經。
視神經一旦壞死,影像訊號就無法傳回大腦,導致視野缺損甚至失明。
【青光眼成因與病症表現】
房水阻塞致眼壓升高(主要成因):
眼球內的排水系統(小樑網)若功能不佳或被虹膜堵住,房水就會像塞住的水槽一樣積聚,導致眼壓升高。
長期的高眼壓會慢性勒死視神經,需要注意的是,也有一種「正常眼壓性青光眼」,即便眼壓不高,視神經依然脆弱受損。
長期的高眼壓會慢性勒死視神經,需要注意的是,也有一種「正常眼壓性青光眼」,即便眼壓不高,視神經依然脆弱受損。
視野缺損與隧道視力(慢性症狀):
這是最常見的慢性青光眼症狀。
視力會由「周邊向中央」逐漸縮小。初期患者只覺得看東西變窄,像透過管子看世界(隧道視力),等到感覺視力模糊時,往往視神經已萎縮超過一半,且無法復原。
視力會由「周邊向中央」逐漸縮小。初期患者只覺得看東西變窄,像透過管子看世界(隧道視力),等到感覺視力模糊時,往往視神經已萎縮超過一半,且無法復原。
急性發作與虹視現象(急性症狀):
若屬於急性青光眼,眼壓會瞬間飆高,患者會感到劇烈的眼球脹痛、頭痛,並伴隨噁心嘔吐。
此時角膜因水腫而混濁,看燈光時會出現彩虹般的光圈(虹視),需立即掛急診搶救視力。
此時角膜因水腫而混濁,看燈光時會出現彩虹般的光圈(虹視),需立即掛急診搶救視力。
醫師小叮嚀:
青光眼造成的視力損傷是「不可逆」的! 不要以為「視力1.0」就沒有青光眼,中心視力通常是最後才受損。
40歲以上、有高度近視(大於600度)、家族病史或長期使用類固醇者,皆是高危險群,務必每年進行完整的視神經檢查。
40歲以上、有高度近視(大於600度)、家族病史或長期使用類固醇者,皆是高危險群,務必每年進行完整的視神經檢查。
【在高陽明眼科,我們如何協助您?】
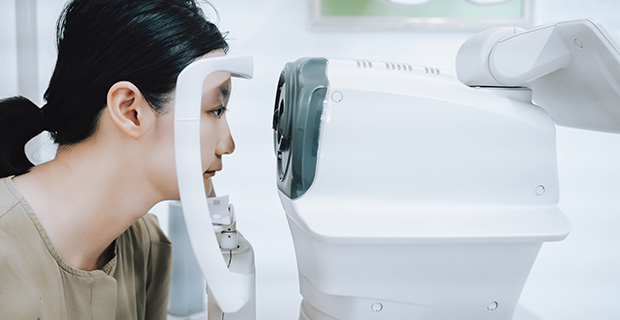
第一階段:
基礎眼壓與視力篩檢
在您報到後,我們會先測量您的視力與眼壓(IOP):
- 重要觀念: 眼壓只是參考指標,高陽明眼科會綜合評估,不會單憑眼壓正常就排除青光眼可能
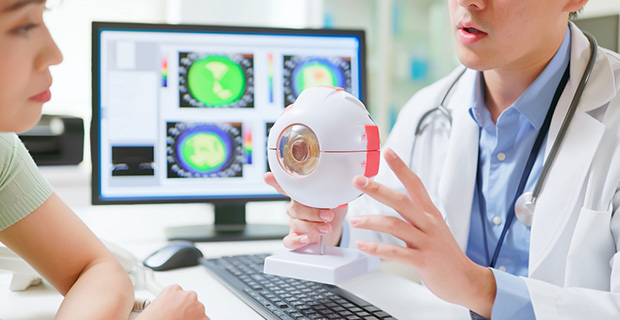
第二階段:
醫師視神經盤檢查
醫師使用裂隙燈與眼底鏡,直接觀察視神經的結構:
- 觀察重點: 檢查視神經盤是否有「杯盤比(C/D ratio)」擴大的跡象,這是青光眼早期的重要警訊,並檢查前房隅角是開放還是閉鎖,以分類青光眼類型
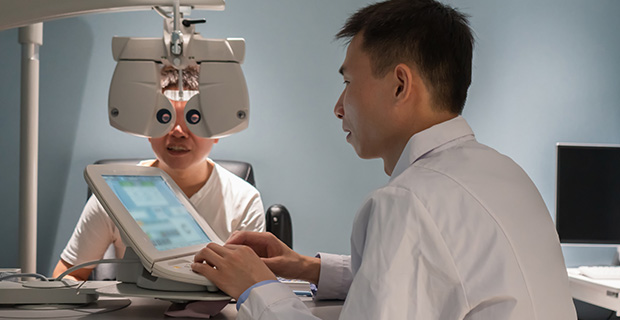
第三階段:
高階精密診斷(OCT與視野檢查)
若懷疑有青光眼,我們會安排進一步檢查:
- 視野檢查: 偵測您是否已有周邊視野缺損
- 視神經斷層掃描(OCT): 能精確測量視神經纖維的厚度,早在視野缺損出現前,就能提早發現神經萎縮的跡象,實現極早期診斷
第四階段:
分級治療與長期抗戰
青光眼需終身控制,我們的目標是「保留現有視力」:
- 藥物治療(第一線): 開立降眼壓藥水(如前列腺素衍生物、乙型阻斷劑),增加房水排出或減少生成
- 雷射治療: 針對閉鎖性青光眼,進行雷射虹膜穿孔術(LI)以打通排水通道;或進行小樑網雷射成形術(SLT)
- 手術評估: 若藥物與雷射無法控制,醫師會評估進行小樑網切除術等手術,以此建立新的排水通道
覺得眼睛脹痛、燈光周圍有光圈嗎?
或是身為高危險群卻從未檢查過視神經?別讓沈默的殺手偷走您的視力!
讓高陽明眼科以30年專業您守護視神經,留住完整光明的視界!
或是身為高危險群卻從未檢查過視神經?別讓沈默的殺手偷走您的視力!
讓高陽明眼科以30年專業您守護視神經,留住完整光明的視界!





